緑内障
緑内障は、何らかの原因で視神経が障害され、視野(見える範囲)が狭くなる病気です。緑内障は40才すぎの日本人の5%以上に見られ、日本人の失明原因の上位にあげられます。神経は一度死んでしまうと元にもどりません。そのため緑内障は早期に発見して治療を開始することが大事です。
「緑内障はなおらないから、通院するのをやめた。」と言う人がいますが、これは大きな間違いです。からだの寿命がつきるまでに死んでしまう神経の数を少なくしておけば、見える眼のままで一生を終えることができるわけです。
40歳をすぎたら検査を受けましょう
当院では40歳以上の方には、年に一回、眼圧、眼底写真の検査を受けるようおすすめしています。40歳未満であっても、近視が強かったり、血のつながった家族に緑内障の方がいる場合も検査を受けたほうが良いでしょう。眼圧はシュッと風が当たる検査、眼底写真はフラッシュを焚いて写真を撮る検査です。
眼底写真
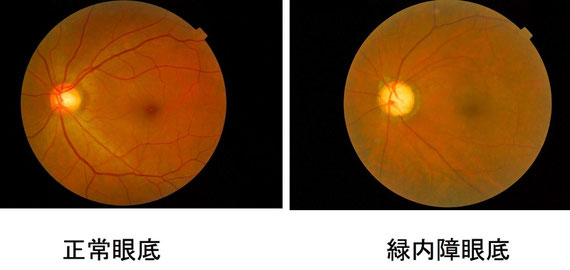
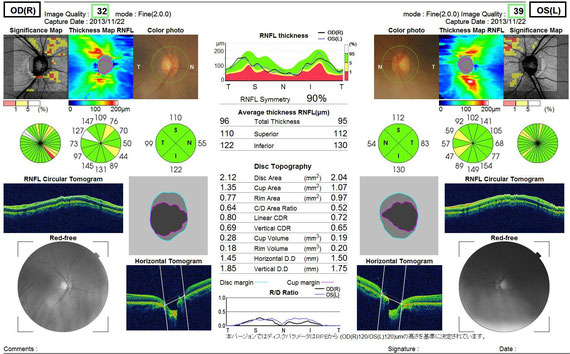
眼底写真でわかりにくい場合もあり、最近は光干渉断層計(OCT)の検査も行い、総合的に判定しています。当院では眼底カメラと一体型のOCTを導入し、同時に検査が行えます。どちらもすぐできる検査で、費用は3割負担の方でプラス600円くらいです。
OCTの結果(器械により多少異なります。)
緑内障の原因
緑内障では、眼圧の上昇がその病因の一つと言われています。眼圧の正常範囲の上限は21mmHgですが、これより高い眼圧でも神経が死なない人もいれば、これより低い眼圧でも緑内障が進行する人もいます。要は眼圧と神経の強さのバランスが個人個人でちがうということです。日本人のほとんどは眼圧の上がらない「正常眼圧緑内障」です。
緑内障の症状
緑内障には、急に目が痛くなり視界がかすみ、頭痛や吐き気を起こす急性の緑内障と、ほとんど自覚症状のないまま進行してしまう慢性の緑内障があります。緑内障といえば「目が痛くなったり頭痛がする」と思われる方も多いようですが、実際は、自覚症状のないタイプの緑内障が大多数を占めています。症状がないために眼底写真などによる早期発見が大事です。
緑内障が進行すると
緑内障が進行すると視野が欠けてきますが、中心視野は最後まで保たれるので病気があることに気付かない方も多く見られます。 以下は、視野検査結果の例です。黒塗りの箇所は、見えない部分を表しています。一番左が正常で、右に向かって進行してます。緑内障が進行するにつれて、視野欠損の範囲が増えていきます。尚、盲点は正常な人にもある見えない部位です。

緑内障のタイプ
目の中は房水(ぼうすい)と呼ばれる水が循環しています。房水は毛様体(もうようたい)で作られ、虹彩の裏から目の前のほうに流れ出て、隅角(ぐうかく)から静脈に排出されていきます。この隅角のタイプにより緑内障は大きく二つに分けられます。
(1)閉塞隅角緑内障
隅角が狭く、房水の排出がうまく行われないタイプの緑内障です。急激に隅角がふさがると眼圧が急上昇し、目や頭が痛くなる緑内障の発作となります。瞳が広がると、この隅角が狭くなるため、眼科での目薬を使った散瞳(さんどう)検査の際に注意が必要なのと、他の科で使う飲み薬や注射薬にも瞳が広がるものがあり、眼圧が上がることがあります。
(2)開放隅角緑内障
こちらのタイプは隅角は広いのですが、その奥の排出管が目詰を起こしている状態で緑内障となります。眼圧が上がらない「正常眼圧緑内障」はここに分類されます。
緑内障の治療
緑内障の治療は、点眼薬で眼圧を下げることが基本です。
緑内障の治療に使われる点眼薬は、目の表面に傷を作ることも多く、目がごろごろする、充血する、かすんで見える、というような副作用が出ることもあります。緑内障の治療は長く一生にわたっておこなうものです。薬の研究、開発もすすみ、使いやすいものも出てきています。
まずは目薬を使い、その効果を眼圧や視野検査、眼底検査で調べながら、また薬との相性も見ながら治療をすすめて いきます。
はじめにもらった薬が使いにくい場合、だまって使うのをやめてしまうのではなく、正直に主治医にお話 ください。他の薬でうまくいくこともあります。
眼圧が急激に上昇した時は、内服薬を使用したり、点滴を行う場合もあります。その他、外来で行うレーザー治療や、入院で行う手術療法など、様々な治療があります。
当院では、緑内障の日常的な診療を行い、症状に応じて手術が必要と判断した場合には、専門の病院を紹介するようにしています。緑内障が心配な方、また治療を諦めてしまった方など、お気軽に当院へご相談ください。
